Die Regionalanästhesie (RA) beschäftigt uns als Anästhesisten tagtäglich, sei es im Rahmen von Operationen, zur Schmerztherapie in der Geburtshilfe, auf Normal- oder Intensivstation oder aber auch im Notarztdienst. Die RA im Notarztdienst werde ich in diesem Beitrag beleuchten, genauso wie verschiedene Arten von Blöcken inkl. Fallberichten. Bitte berücksichtigt, dass der Beitrag laufend erweitert wird – es lohnt sich also immer mal wieder hineinzuschauen. Die erste ultraschallgezielte Nervenblockade wurde übrigens in Wien 1994 durch Anästhesisten publiziert (Link), damals ein supraclaviculärer Block (siehe unten). Auch die ultraschallgezielte pädiatrische Nervenblockade wurde federführend in Wien entwickelt. Lokalanästhetika findet ihr hier, Spinalanästhesie bei Sectio hier. Die rezente Schmerzleitlinie der American Society of Anesthesiologists (Link) propagiert nun eine aggressive RA bei sehr vielen Eingriffen. Das europäische Pendant ist die PROSPECT-Vereinigung (Link). Ich selbst bin in meiner tgl. Arbeit extrem RA-lastig. Eine schöne Übersicht über thorakale Faszienblöcke findet ihr hier. Ein Pfleger meinte kürzlich über mich: „Er blockt alles was man blocken kann“.
Grundvoraussetzungen
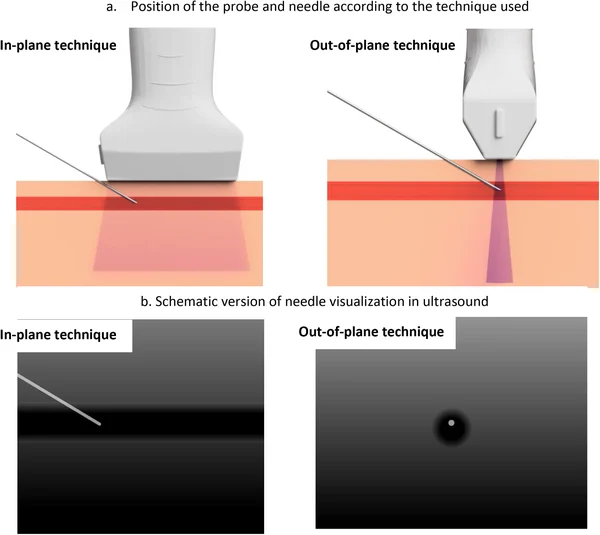
Um eine RA sicher und effektiv durchführen zu können sind fundierte Kenntnisse über Ultraschall, Anatomie und Pharmakologie notwendig. Die Hand-Schallkopf-Nadel-Koordination gehört mit zu den am schwierigsten erlernbaren Skills in der klinischen Anästhesiologie. Wir brauchen diese Technik nicht nur für die RA, sondern auch für die Anlage von intravaskulären Zugängen wie arterielle, periphervenöse oder zentralvenöse Katheter (Walk-Down Technique). Man unterscheidet allgemein zwei Zugangswege zu anatomischen Zielstrukturen: In Plane (Nadel längs in Schallebene dargestellt) und Out Of Plane (Nadelspitze quer in Schallebene dargestellt). Bitte beachtet, dass ultraschallgezieltes Stechen nicht einfach zu erlernen ist. Es reicht auch nicht aus, dies nur an einem Modell zu beüben bzw. gar einen echten Notfallpatienten als „Erstsubjekt“ heranzuziehen. Dies gilt nicht nur für intravaskuläre Katheter, sondern auch für die Anlage der RA. In der Regel kann man ein „Gestocher“ beobachten, welches sich minutenlang in die Länge zieht und dann auch regelhaft nicht zum Erfolg führt.
Wir müssen uns natürlich auch Gedanken über die korrekte Medikamentenwahl (hier) sowie etwaige Behandlung von Komplikationen machen. Zu den allg. Komplikationen zählen systemische Lokalanästhetikaintoxikation (LAST), Blutungen bzw. Hämorrhagie durch Punktion von Gefäßen (v.a. beim axillären Plexus bedeutend), Nervenschäden (Nadelverletzung), Infektion und Anaphylaxie (Link). Die DGAI hat in ihren neuen Hygieneleitlinie Bezug genommen (Link). Im Kern können alle Nervenblockaden mit Maske und unsterilen Handschuhen (No Touch Technique) durchgeführt werden, egal an welchem Ort (OP, AWR, ICU, Kreißsaal, Normalstation, RD). Ausgenommen sind neuroaxiale Verfahren und Nervenkathetereinlagen. Voraussetzung ist aber, dass der Anwendende das exzellent beherrscht! Dort, wo Lokalanästhetika zur Nervenblockade im Einsatz sind, sollte neben dem Ultraschall auch Lipid Rescue zur Behandlung der LAST verfügbar sein, da dies die einzig kausale Therapie ist. Sämtliche Plan A Blöcke können auch unter Therapie mit Thrombozytenblockern bzw. Antikoagulantien gestochen werden – bitte aber nur durch Profis, nicht durch Anfänger!
Wir fassen also zusammen, dass Regionalanästhesie technisch anspruchsvoll ist, regelmäßig beübt und das Komplikationsmanagement einwandfrei beherrscht werden muss.
Plan A Blöcke
Das Royal College of Anaesthetists in Great Britain and Ireland (RCoA) ist eine der anerkanntesten ärztlichen Fachgesellschaften für Anästhesiologie weltweit. Es beschäftigt sich mit den großen Themen unseres Fachgebiets: Anästhesie, Intensivmedizin, Notfallmedizin, Schmerzmedizin und Palliativmedizin. Da jeder Anästhesist in seiner Ausbildung RA erlernt und diese als Facharzt auch eigenständig und eigenverantwortlich durchführen muss, hat das RCoA aufgrund der großen Vielfalt an möglichen Blöcken sog. Plan A Blöcke (Link) formuliert, die jeder in der Ausbildung erlernen und beherrschen muss. Zu einigen dieser Blöcke findet ihr eine nähere Beschreibung von mir.
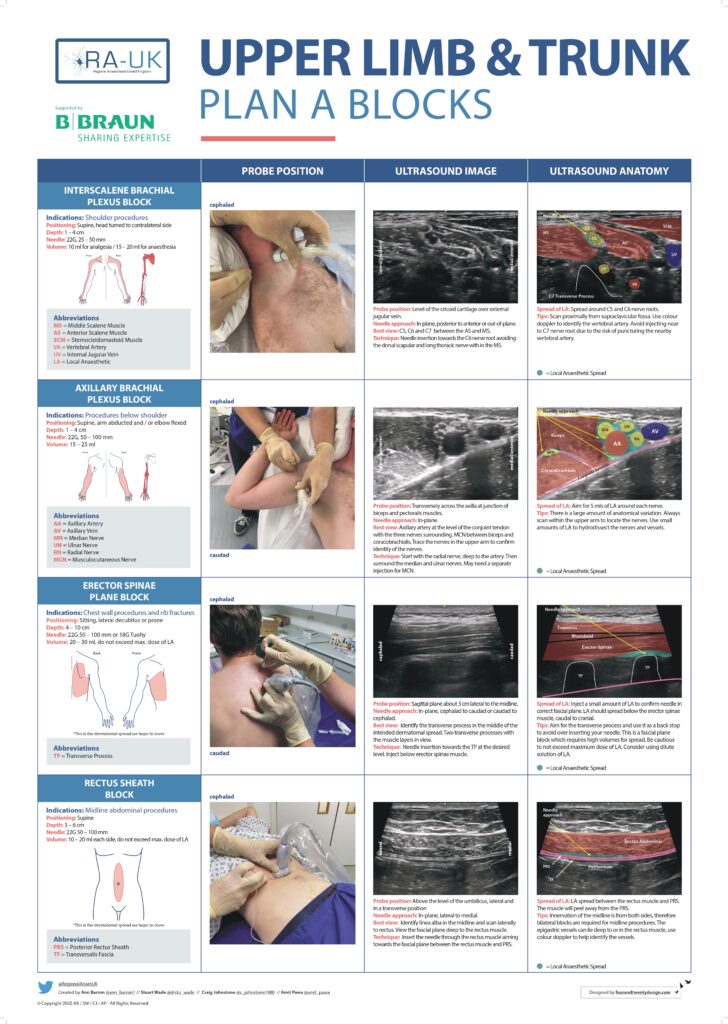
Axillärer Plexusblock (AxPlex)
Der AxPlex ist eine sicherere Alternative zum supraclaviculären Block (s.u.), da die Lungenfunktion nicht beeinträchtigt wird. Betäubt werden die Nn. musculocutaneus, ulnaris, medianus, radialis und cutaneus brachii medialis, welche um die Axillargefäße verteilt sind. Damit sind Operationen ab der unteren Hälfte des Oberarmes möglich. Die Injektion birgt insbesondere bei der Nadelführung ein sehr hohes Risiko für LAST und Hämatombildung. Aus diesem Grund ist der AxPlex nur dem Anästhesisten vorbehalten, der eine exzellente ultraschallgezielte Nadelführung beherrscht. Beachte, dass die mediale axilläre Falte nicht mitbetäubt wird (Tourniquetschmerz); diese ist von Th12 (N. intercostobrachialis) versorgt und kann durch s.c. Infiltration mit LA erfasst werden. Typischerweise verabreicht man 20 ml eines LA (4 ml zum N. musculcutaneus, 8 ml oberhalb und 8 ml unterhalb A. axillaris laut NYSORA). Beliebt sind Ropivacain 0,75% oder Mepivacain 1,5% (ev. + 2 ml NaBic 8,4% zur Verschnellerung des Onsets 2 ml NaBic 8,4% durch Anheben des pH-Wertes der Mepivacainlösung mit Verbringung des Mepivacains in seine unionisierte Form). Clonidin (0,15 mg) kann hinzugefügt werden, um die sensible Blockade um mehrere Stunden zu verlängern. Intravenös gibt es dann noch 4-8 mg Dexamethason dazu (Link), da es die Anästhesie verbessert und verlängert. Im Schockbeitrag (Link) findet ihr einen interessanten Fall eines Patienten im kompensierten hämorrhagischen Schock nach Durchtrennung beider Radialarterien, bei dem ich beidseits einen AxPlex gestochen habe, um eine Narkose zu vermeiden.

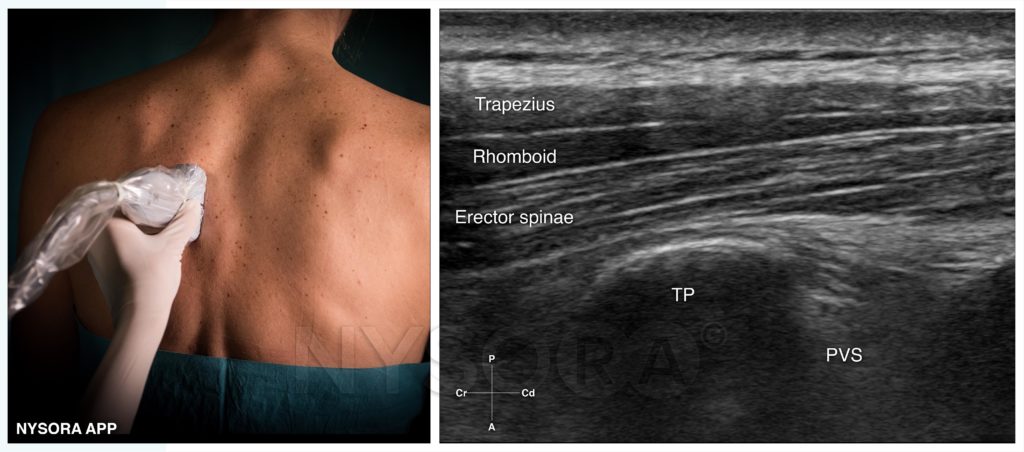
Erector Spinae Plane Block (ESPB)
Beim ESPB wird LA zwischen Processus transversus und dem aufliegenden Musculus Erector Spinae verabreicht wird. Dies kann im gesamten Verlauf der Wirbelsäule erfolgen, ist in der Praxis aber im Bereich der Thorakal- und Lumbalwirbel üblich. Merke: M. erector spinae = M. iliocostalis + M. longissimus + M. spinalis. Er liegt unterhalb von M. rhomboideus und M. trapezius. Der M. rhomboideus endet im Bereich Th5, d.h. kaudal dieses Bereichs ist nur der Trapezmuskel dem M. erector spinae aufliegend. Im Thorakalraum ist bei der Anlage darauf zu achten, dass ein Pneumothorax eine mögliche (selten) Komplikation ist – die Nadel wird Richtung Knochen (Proc. transversus) maneuvriert; dort erfolgt die Injektion unterhalb des M. erector spinae. Dabei ist ein Abheben des Muskels zu beobachten und korrekt. Indikationen sind Schmerzen (z.B. nach Trauma) oder Operationen im Brust- und Rückenbereich (inkl. Wirbelsäule). Wir wenden ihn daher auch auf der Intensivstation an, falls ein Epiduralkatheter nicht möglich oder kontraindiziert ist – der Skill Regionalanästhesie ist einer der entscheidenden Vorteile einer anästhesiologischen Intensivbesetzung. Auch für eine Laparotomie ist er geeignet; die Anlage hier ist aber eher unüblich (z.B. ist Rectusscheidenblock die bessere Variante). Für die ventrale Analgesie empfiehlt es sich, die Nadel an die Unterkante des Proc. transversus unterhalb des Erector Spinae zu manövrieren, damit das LA auch zum Paravertebralraum bzw. den Spinalnerven fließt. Die falsche Anlage des ESPB ist einer der Gründe, wieso in manchen Studien kein Benefit ggü. konventionellen Analgetika bzw. anderen RA-Verfahren gezeigt werden konnte. Seht euch das Video hier an. Die Injektion des LA erfolgt dabei auf Wirbelkörperhöhe des gewünschten Dermatoms, also bei Mastektomien z.B. auf Höhe Th4, bei TLIF oder Dekompression über mehrere Etagen auf lumbaler Höhe. Ich injiziere pro operativer Seite 30 ml Ropivacain 0,33% mit 0,1 mg Adrenalin, d.h. bei einer Mastektomie rechts erfolgt die Injektion nur rechts, bei TLIF erfolgt die Injektion bdsts. Der Block wirkt so heftig, dass ich stundenlange TLIF-OPs oder Mastektomien nur mit dem Block als Hauptanalgetikum durchführen kann, d.h. ich verabreiche nur mehr eine Minidosis Remifentanil zur Tubustoleranz und sonstigen Analgesie (< 0,3 mcg/kg/min). Flankiert wird das mit multimodaler Analgesie. Exzellent veranschaulicht wird der ESPB wie immer durch NYSORA:

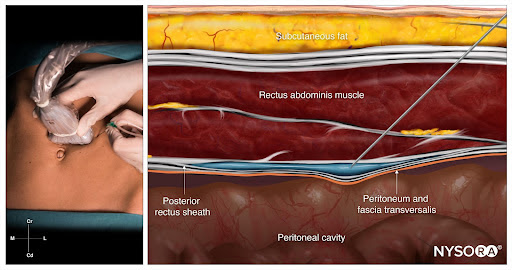
Rectusscheidenblock (RSB)
Der RSB ist von entscheidender Bedeutung bei medianen Laparotomien. Das Ziel sind die Hautäste aus Th6-ThL1, welche zwischen Rectusmuskel und der posterioren Scheide verlaufen. Dort verabreiche ich beidseits supraumbilical und beidseits infraumbilical jeweils 20 ml Ropivacain 0,2% (= 80 ml Ropivacain 0,2% = 160 mg Ropivacain). Bei Eingriffen im Oberbauch steche ich wiederrum einen subcostalen Transversus Abdominis Plane (TAP) Block und einen supraumbilicalen RSB beidseits (oft + Epiduralkatheter). Den TAP-Block beleuchten wir wann anders. Beachte, dass weder TAP-Block noch RSB eine viszerale Analgesie erzeugen – sie dienen allein der Betäubung der Wunde; diese tut in der Regel auch extrem weh. Die Erfahrungen, die ich bisher mit dem RSB gemacht habe, sind unglaublich. Patienten mit großen Laparotomiewunden liegend lachend im AWR und beklagen keinerlei Beschwerden. Der RSB ist ein eindeutiger Game Changer in der tgl. Praxis. Bei der Anlage ist zu beachten, dass man oberhalb der Rectusscheide bleibt und nicht ins Peritoneum sticht.
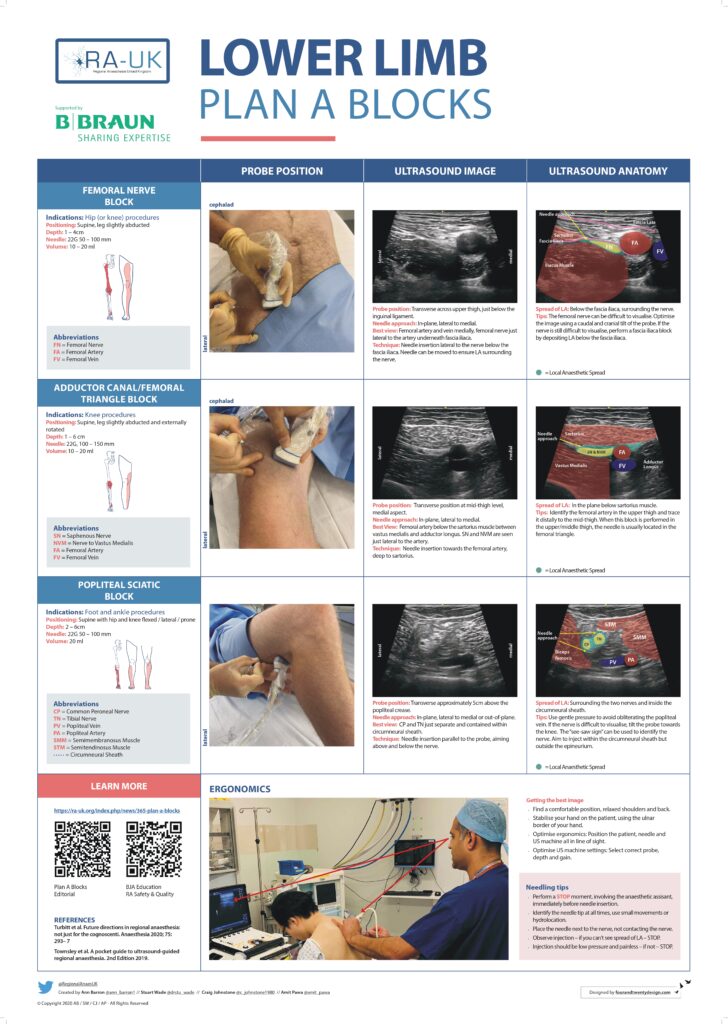
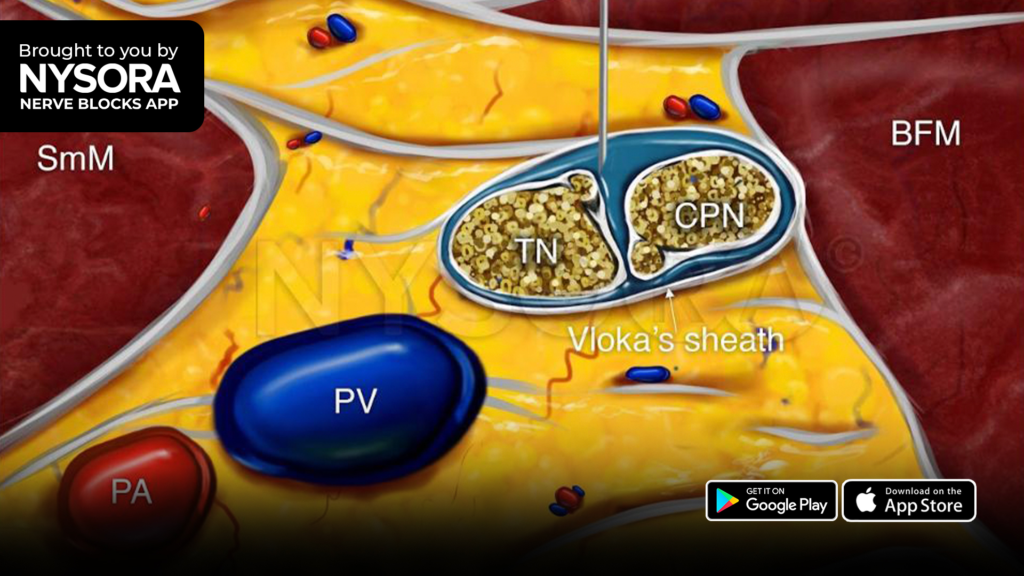
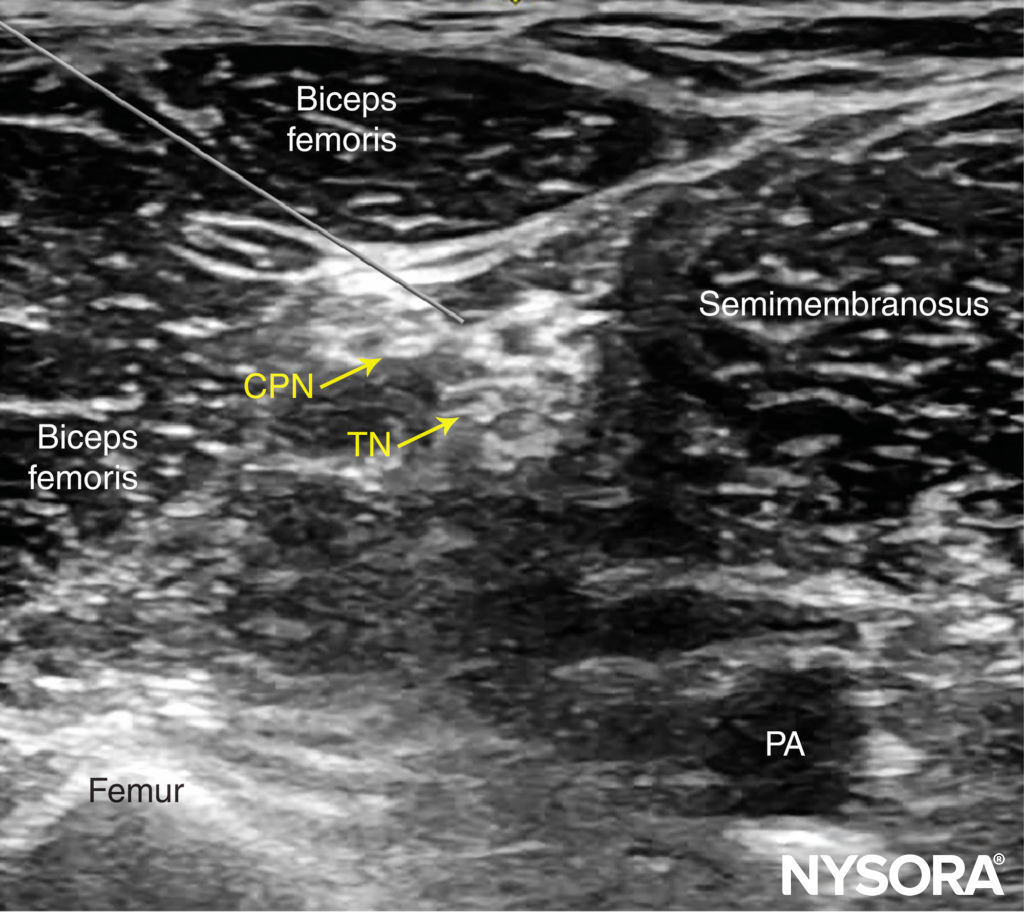
Poplietalblock
Der Poplietalblock dient der Blockade des N. ischiadicus in der Vloka-Scheide kurz vor seiner Aufteilung zum N. tibialis und N. fibularus (peroneus) communis. Somit kann beinahe der gesamte Unterschenkel und Fuß betäubt werden. Die mediale Seite des Unterschenkels gehört dem N. saphenus, einem Ast des N. femoralis. Will man also z.B. eine Verplattung des Unterschenkels oder Zehen- bzw. Unterschenkelamputation operieren, so bietet sich aus anästhesiologischer Sicht eine Blockade des N. ischiadicus sowie des N. saphenus an. Ich verabreiche zum N. ischiadicus entweder 20 ml Mepivacain 1,5% + 2 ml NaBic 8,4% + 1 ml Clonidin (0,15 mg) ODER 20 ml Ropivacain 0,5% + 1 ml Clonidin (0,15 mg). Den N. saphenus betäube ich separat mittels 5 ml Mepivacain 1,5% ODER 5 ml Ropivacain 0,5%. Dexamethason 4 mg i.v. gibt’s dann auch noch dazu. Sehr gerne lege ich bei chirurgischen Patienten mit ausgeprägten Wundstörungen am Unterschenkel / Fuß (z.B. aufgrund DM oder PAVK) einen Nervenkatheter zum Ischiadicus, was in einer potenten Analgesie auf der Station mündet (Infundieren von Ropivacain 0,2% mittels PCA – patient-controlled analgesie mit Schmerzpumpe). Ich erinnere mich gut an einen Diabetiker mit suizidalen Gedanken aufgrund höllischen Schmerzen in beiden Unterschenkeln bei ausgeprägtem diabetischem Fuß mit Wundheilungsstörung. Er war zu regelmäßigen Debridements gelistet. In der Regel analgosediere (Link) ich Patienten für den Block (und auch Kathetereinlage), weil die Lagerung ultraschmerzhaft ist. Dazu nutze ich regelhaft Esketamin. Ich blockierte beidseits Ischiadicus und Saphenus und legte dann beidseits Ischiadicusnervenkatheter ein. Fun Fact: dieser Patient hat in 45 Minuten fraktioniert 150 mg Esketamin verblasen und hat dabei stets spontan in Dissoziationsanästhesie geatmet! Die beidseitigen Schmerzkatheter waren auf Station eine extreme Erleichterung des Patienten; er konnte wieder lachen und mobilisiert werden und war extrem dankbar.
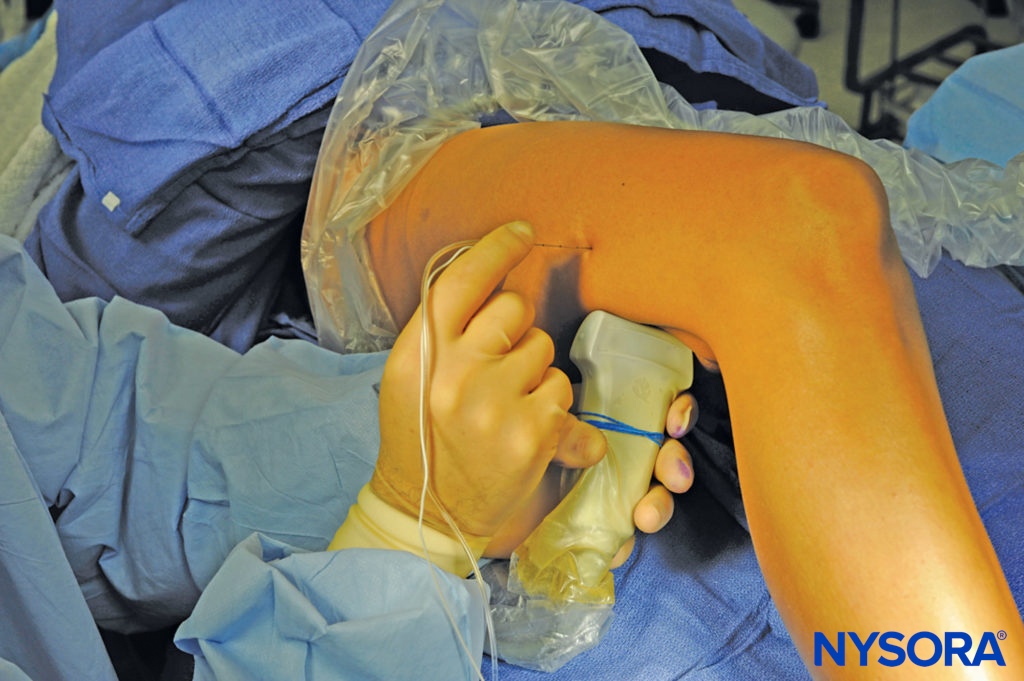
Supraclaviculärer Plexusblock (SCB)
Der Plexus Brachialis (Link) entstammt den Spinalnerven C5-Th1 und versorgt grob gesagt Schulter und Arm. Bekannte Nerven sind N. axillaris, N. radialis, N. musculocutaneus, N. medianus und N. ulnaris. Der Plexus kann an verschiedenen Orten geblockt werden, wobei für Operationen am Arm (distal der Humerusmitte, z.B. Ellbogen oder Radius) neben dem axillären Block der supraclaviculäre Block (wieder) relativ weit verbreitet ist. Dies ist der routinemäßigen Verfügbarkeit des Ultraschalls zu verdanken, was neben einer deutlich besseren Darstellung der Anatomie auch die Sicherheit für den Patienten und Anästhesisten erhöht, da die Nadelführung erheblich vereinfacht wird. Neben der Reduktion spezieller Nebenwirkungen (Link) durch die Nadel (Blutung, Pneumothorax) kommt es auch zu einem geringeren Häufung blockadespezifischer Komplikationen (Phrenicusblock, Horner-Syndrom, LAST, Recurrensparese), da durch die exzellente Darstellbarkeit eine geringere Menge an Lokalanästhetikum (verglichen zur blinden, landmarkengestützten Punktion) benötigt wird. Bei Patienten mit relevanter Lungenerkrankung ist der Block keine gute Wahl (Phrenicusblock -> Diaphragmahochstand); der AxPlex ist dann die bessere Wahl). Der supraclaviculäre Block ist aufgrund der Nähe gefährlicher anatomischer Strukturen dem erfahrenen Sonographeur und Anästhesisten vorbehalten. Wie ihr seht sind zwei Nadelführungen wichtig. Die eine ist in Richtung „Corner Pocket“, d.h. in die Ecke zwischen Arterie, Rippe und Pleura (um den N. ulnaris gewissenhaft zu erfassen) und die andere über den Plexus selber. Mittels Hydrodissektion kann man sich Platz im Plexuskompartment schaffen, d.h. durch Injektion von NaCl 0,9% werden die Strukturen auseinandergetrennt. Der mediale Oberarm wird vom N. intercostobrachialis aus Th2 versorgt – eine Betäubung dieses Nervs ist durch Hautinfiltration der axillären Falte möglich. Empfohlen haben sich je nach Anästhesiebuch 20-30 ml eines Lokalanästhetikums. Ich verabreiche (Link, Link, Link) in der Regel 20 ml Mepivacain 1,5% (= 300 mg) und 2 ml NaBic 8,4% was in einem raschen Onset innerhalb von spätestens 10 Minuten resultiert. Steht eine post-OP Analgesie primär im Raum (und die OP selber erfolgt in Vollnarkose, z.B. sehr lange Dauer oder komplex), so verabreiche ich 15-25 ml Ropivacain 0,5% (= 75-125 mg). Ein Katheterverfahren ist möglich, um auch die Tage post-OP analgetisch abzufangen (z.B. mit Ropivacain 0,2%). Intravenös gibt es dann noch 4-8 mg Dexamethason dazu (Link), da es die Anästhesie verbessert und verlängert. Clonidin 0,15 mg kann auch hier regional hinzugefügt werden.


Fallbericht mit SCB
Anfang des Jahres empfing ich im Schockraum (eingesprungen für einen Kollegen, der mitten im Dienst krank geworden war) einen ca 60-jährigen Patienten, welcher beim Klettern 10 m hinabgestürzt war und sich dabei u.a. den li. Unterarm, den li. Oberschenkel und den li. Unterschenkel frakturiert hatte. Vom Notarzt wurde er wach und ansprechbar (GCS 15, cardiorespiratorisch stabil) mittels Hubschrauber gebracht. Eine ordentliche Dosis Fentanyl (0,5 mg i.v., + Ondansetron) hatte er intus, da er so starke Schmerzen hatte. Auch Tranexamsäure war verabreicht worden. Nach Übernahme führte ich parallel mit den Unfallchirurgen (UCH) ein xABCDE-Schema durch, eine akute Lebensgefahr bestand zunächst nicht, ein Transfusionsbedarf lag auch nicht vor. Den UCH machte jedoch der li. Unterarm Sorgen, da er klinisch Hinweise auf eine Ischämie aufwies – es bestand somit die Gefahr einer Unterarmamputation. Bei desaströsem Venenstatus (1x grün vom Notarzt) setzte ich ultraschallgezielt einen weißen Venflon (Cubita) und arteriellen Zugang (A. radialis dextra). Daraufhin führten wir ein Röntgen und ein Polytrauma-CT durch, in dem sich die vom Notarzt gelisteten Diagnosen bestätigten.
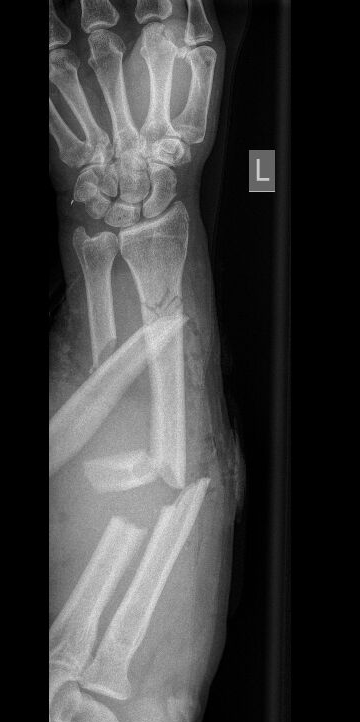
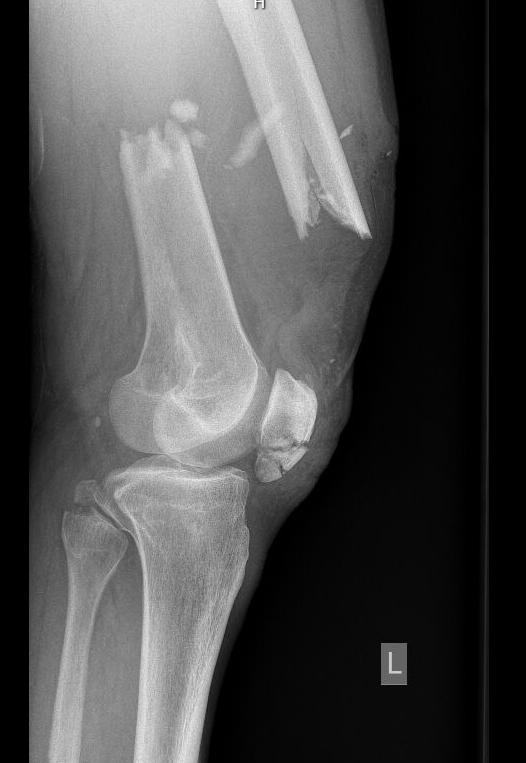
Wir vereinbarten im Team, dass eine unverzügliche operative Versorgung nötig sein würde. Bei extrem starken Schmerzen (und belegtem Unfall-OP) entschied ich mich, den Patienten zunächst ins Aufwachzimmer zu nehmen und ihm dort mittels Regionalanästhesie eine potente Analgesie zukommen zu lassen. Insbesondere der li. Unterarm tat ihm extrem weh – aus diesem Grunde blockierte ich diesen mit einem supraclaviculären Plexusblock (20 ml Mepivacain 1,5% + 2 ml NaBic 8,4%). Parallel führte ich einen Femoralisblock mittels 10 ml Ropivacain 0,5% durch, da auch im Oberschenkel Schmerzen angegeben wurden. Für die postoperative Phase war mein Plan, femoral einen Nervenkatheter einzulegen, da hier nur eine Fixateur Externe (FixEx) seitens der UCH geplant war, während der li. UA mittels Bohrdraht und VAC „endversorgt“ werden sollte (Schmerzreduktion durch korrekte Achsenstellung von Ulna und Radius). Weiters erhielt er noch einen ultraschallgezielten weißen Zugang in die V. cephalica. Nach Freiwerden des OP-Saals schlich ich Noradrenalin zur Kreislaufstabilisierung ein und führte eine Notfallnarkose mittels Fentanyl 0,3 mg, Etomidat 40 mg und Rocuronium 150 mg durch. Die Intubation gelang nach Wartezeit von 45 Sekunden prompt und problemlos und ich hielt die Narkose mit Sevofluran und Remifentanil aufrecht. Ich setzte unverzüglich ultraschallgezielt einen 4-lumigen zentralen Venenkatheter (ZVK) in die V. jugularis interna, da ich mit Kreislaufunterstützung und einem komplexen Verlauf (SIRS durch Polytrauma, Rhabdomyolyse, Gerinnungsentgleisung) rechnete. Entsprechend führte ich über die weißen Zugänge großzügig Flüssigkeit zu, verabreichte Fibrinogen und Tranexamsäure. Zur multimodalen Analgesie erhielt der Patient noch Esketamin-Boli. Dexamethason erhielt er zur Potenzierung der Regionalanästhesie. 1h später waren die UCH mit der OP fertig und ich setzte femoral links vollkommen steril einen Nervenkatheter, über den wir per Pumpe Ropivacain 0,2% kontinuierlich infundierten. Danach legte ich den Patienten (Sedierung mittels Remifentanil + Propofol) auf die Intensivstation (Nor-Bedarf ~ 0,18 mcg/kg/min).
Präklinische Regionalanästhesie
Die präklinische RA findet seit geraumer Zeit Einzug in notarztgestützten Systemen. Klar ist, dass es nicht viele Daten diesbezüglich gibt (Link, Link, Link), auch wenn schon vom Verstand heraus nachvollziehbar ist, dass eine Nervenblockade ggü. einer systemischen Gabe von Analgetika (z.B. Opioide, Esketamin, NOPA) stets vorteilhafter ist, da das Risiko für Delir oder systemische Nebenwirkungen (z.B. Atemdepression, Blutdruckabfall) erheblich reduziert ist. Der Patient erhält seinen Block und ist dann innerhalb von 5-10 Minuten komplett glücklich und schmerzfrei – und dabei auch völlig kontaktierbar! Ganz grundsätzlich ist zunächst mal also festzuhalten, dass aus diesen Gründen eine präklinische Blockade der obig genannten Nerven mittels rasch wirkendem Lokalanästhetikum (z.B. Lidocain oder Mepivacain, hier) rein logisch betrachtet absolut sinnvoll ist. Da ein LAST jederzeit drohen kann ist die Mitfuhr von Lipid Rescue obligat.
Klingt erst mal alles gar nicht so schlecht, oder? Nun, betrachten wir das Ganze jetzt mal nüchtern. Es fängt schon mal damit an, dass außer anästhesiologischen Notärzten niemand diesen Block mit entsprechender Sicherheit beherrscht, um ihn unter widrigsten präklinischen Bedingungen sicher durchzuführen. Es hilft auch nichts, diesen Block 10x geübt zu haben und dann niemals wieder damit zu tun zu haben. Wie bei der Intubation muss daher ein regelmäßiges innerklinisches Training erfolgen. Auch ist es absolut fahrlässig landmarkengezielte Regionalanästhesie (Femoralisblock) an Ambulance Nurses (wie z.B. in Holland) in Studien zu delegieren. Wie kann man aus medizin-ethischer Sicht verantworten, bei der vulnerabelsten Patientengruppe, nämlich präklinischen Patienten, einen submedizinischen Standard freizugeben, der nicht einmal innerklinisch (und auch nicht vor Gericht) akzeptabel ist? Landmarkengezielte Regionalanästhesie – insbesondere ohne Verfügbarkeit von Lipid Rescue – durch untrainiertes Personal ist vollständig abzulehnen! Genau wie bei der präklinischen Narkoseeinleitung und Intubation von RCoA und SSAI ein präklinishcer Standard entsprechend dem innerklinischen Standard gefordert wird (Link), muss dies auch für eine präklinische Regionalanästhesie gelten. D.h. der Durchführende ist ein anästhesiologisch trainierter Arzt mit Ultraschall, Lipid Rescue, Varianz an Blöcken und regelmäßiger innerklinischer Exposition! Alles andere ist nicht tolerabel – unsere Patienten haben das an einem fortschrittlichen und entwickelten Kontinent wie Europa nicht verdient. Wir sollten absolut stolz darauf sein, dass wir so hoch qualifiziertes Personal direkt an den Einsatzort bringen können; davon können andere Länder nur träumen.
Dann stellt sich wiederum die Frage, ob eine Schmerztherapie bei z.B. Hüft- oder Femurfraktur wirklich eine notärztliche Indikation darstellt. Der Notarzt ist ja primär für die Behandlung lebensbedrohlicher Zustände vorgesehen. Meiner Ansicht nach ist die Schmerztherapie als Notarztindikation primär zu verneinen, da Notfallsanitäter eine Analgesie ebenso effektiv durchführen können, z.B. in Kombinationsanalgesie mittels NOPA, Opioiden, Esketamin und Methoxyfluran. Und genau hier kommen wir zu einem weiteren Problem: der Nachforderung zur notärztlichen Schmerztherapie, wenn sämtliche Maßnahmen durch den Notfallsanitäter bereits ausgeschöpft worden sind. Man trifft dann vermutlich auf einen sedierten Patienten, der dann auch nicht über eine Regionalanästhesie aufgeklärt werden kann. Somit kann man den Patienten wegpuffen im Sinne einer Analgosedierung oder einfach wieder wegfahren. Hinzu kommt, dass die Inzidenz z.B. einer Oberschenkelfraktur, die auf intravenöse Analgetika völlig refraktär ist, präklinisch vermutlich sehr niedrig ist, wodurch auch die Indikation zur Durchführung einer Regionalanästhesie fast nicht existent ist. Eine Rechtfertigung zum Mitführen der Utensilien ist somit nur schwer erklärbar. Zusammenfassend lässt sich sagen, dass rein objektiv die Durchführung einer ultraschallgezielten Regionalanästhesie zur Schmerztherapie sehr wohl Sinn macht und ggü. einer i.v.-Analgesie zu bevorzugen ist. Jedoch sind das Indikationsprofil und Kompetenzniveau vieler Notärzte dermaßen fragil, dass eine präklinische Umsetzung nüchtern betrachtet völlig sinnlos ist. Lediglich im alpinen Setting bzw. bei prolongierte Rettung in der Pampa scheint bedingt durch das Hochrisikoumfeld eine Etablierung von Regionalanästhesie sinnvoll.