PONV ist die Abkürzung für “Postoperative Nausea and Vomiting” – also postoperative(s) Übelkeit und Erbrechen. Grundsätzlich kann sich jeder etwas darunter vorstellen und tatsächlich handelt es sich um eine der häufigsten Komplikationen nach einer Allgemeinanästhesie. Die Grundlage dieses Artikels ist die PONV-Leitlinie 2025.
Ist PONV gefährlich?
Typische Antwort: “Es kommt darauf an”. Einmaliges Erbrechen wird keine allzu schlimmen Folgen haben, aber heftiges Erbrechen bzw. Brechreiz (Würgen/Pressen) über einen längeren Zeitraum kann tatsächlich schwerwiegend sein. Als negative Folgen sind beispielsweise folgende Komplikationen beschrieben: Wundkomplikationen (Nähte halten nicht), Aspiration, Dehydration, Pneumothorax, Ösophagusruptur und erhöhter Hirndruck. Je nach Patientenzustand und Operation kann PONV daher zu lebensbedrohlichen Konsequenzen führen. Abseits davon: Als Anästhesisten wollen wir unseren Patienten eine angenehme Narkose machen. PONV ist garantiert nicht angenehm. Daher wollen wir alles tun, um PONV möglichst zu vermeiden.
Was steckt hinter PONV?
Das Brechzentrum im Bereich der Medulla Oblongata besteht v.a. aus der Chemorezeptortriggerzone (CTZ) und dem N. tractus solitarii (NTS). Es enthält Afferenzen aus verschiedensten Quellen. Die CTZ liegt außerhalb der Blut-Hirn-Schranke, da sie das Blut und Liquor auf Toxine überwacht; die wichtigsten Rezeptoren sind D2 und 5-HT3. Der NTS erhält Afferenzen von der CTZ (D2) sowie aus anderen Quellen (Vagus – M3, GIT – 5HT3, vestibulärer Appart – M3 + H1). Faktoren wie Schmerzen, Angst oder eine Manipulation am Gleichgewichtsorgan (Operationen im Bereich der Ohren) sind ebenfalls bedeutend. Auch Substanz P sowie chirurgische Stimulationen des N. vagus bzw. der Nn. splanchnici spielen eine wichtige Rolle. Zuletzt gibt es noch die direkte Einwirkung von Medikamenten. In der Anästhesie sind hier besonders Narkoseopioide und Inhalationsanästhetika (Literatur beschreibt als Ursache Reduktion der Serumkonzentration von Anandamid, einem endogenen Cannabinoid das antiemetisch wirkt) relevant. Abseits der Anästhesie sind insbesondere Chemotherapeutika für ihre emetogene Wirkung bekannt.
Risikofaktoren für PONV
Hier gibt es eine tolle Publikation von Apfel et. al. (1) die ich direkt zitieren möchte. Ich empfehle dieses Paper einfach zu lesen, es ist im Open-Access verfügbar. Einige der genannten Faktoren möchte ich herausgreifen, dazu angegeben jeweils die Odds-Ratio für das Auftreten von PONV (je höher desto schlechter):
- Weibliches Geschlecht OR 2,57
- PONV oder Reisekrankheit in der Anamnese OR 2,09
- Nichtraucher OR 1,82 (Nikotin induziert CYP-System und verschnellert dadurch den Abbau von emetogenen Stoffen)
- Nutzung volatiler Anästhetika OR 1,82
- Postoperativer Gebrauch von Opioiden OR 1,39
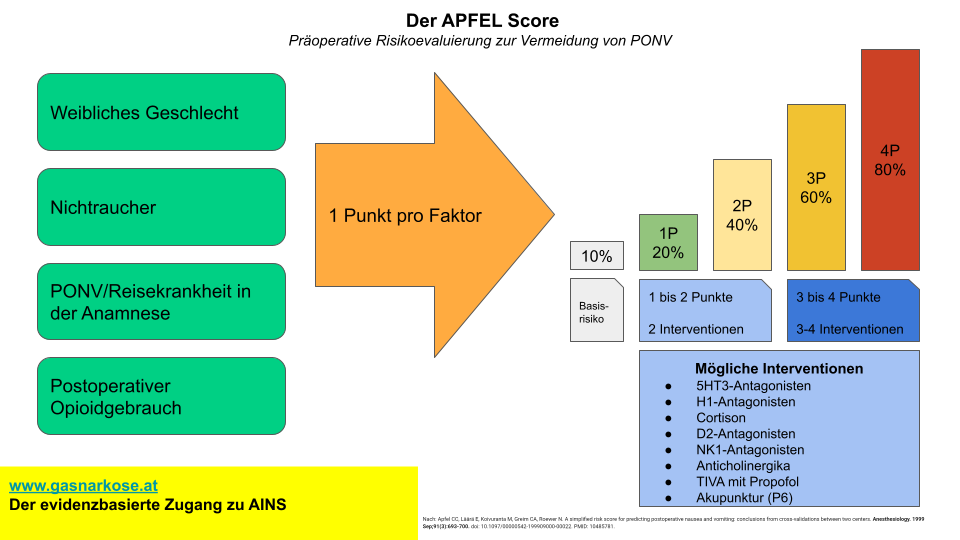
Das Grundrisiko beträgt nach dieser Studie 10%, mit jedem Punkt erhöht sich das Risiko entsprechend auf bis zu 80%. Die Leitlinien empfehlen die Prophylaxe nach dem Score auszurichten, dh 1-2 Punkte im Score haben zur Folge, dass Patienten 2 Substanzen bekommen sollten, ab 3 Punkten sind es dann 3-4 Substanzen und eine totalintravenöse Anästhesie (TIVA). Für Kinder ist der POVOC-Score anzuwenden. Grundsätzlich führt das praktisch dazu, dass jeder Patient eine PONV-Prophylaxe erhalten soll. Explizit empfiehlt die Leitlinie übrigens den ERAS-Pathway (Early Recovery After Surgery). Eine rezente europäische Konsensusleitlinie (Link) empfiehlt ebenso eine PONV-Prophylaxe für ausnahmslos jeden Patienten (Empfehlung 090). Dies ist darin begründet, dass die Prophylaxe vorteilhaft ist, die eingesetzten Medikamenten nebenwirkungsarm sind und mannigfaltige Faktoren zu PONV führen, die vom Apfel- bzw. POVOC-Score nicht erfasst bzw. unterschätzt werden.
Risikoreduktion
Hier gibt es eine ganze Reihe von Maßnahmen, die man unabhängig von einer Prophylaxe machen kann. Zuallererst kann man die Narkose gänzlich vermeiden, den Punkt also mit einem Regional- oder Neuroaxialanästhesieverfahren operieren, siehe hier oder hier. Wenn man schon eine Narkose macht, dann ist die Vermeidung von Lachgas bzw. volatilen Anästhetika sinnvoll. Bezüglich PONV ist daher die TIVA mit Opioid (v.a. Remifentanil) und Propofol das beste Verfahren. Zuletzt sollte man noch Aufmerksamkeit auf die postoperative Schmerztherapie legen, hier sind multimodale opioidsparende Verfahren im Vorteil, zB mittels Nicht-Opioiden oder Esketamin. Dies beinhält auch Regionalanästhesie wie AxPlex, SCB oder ESPB. Für Esmolol gibt es nun auch eine Empfehlung, auch wenn seine Anwendung in der Praxis sicherlich keine Umsetzung finden wird (NW-Profil, Perfusorgabe, Unsicherheiten bei Personal). Laut dieser Arbeit beträgt der Benefit von Esmolol auf die Schmerztherapie (und dadurch Reduktion von Opioidgaben mit idF weniger PONV) lediglich 1 Punkt und die Studien sind extrem heterogen (Link). Der Mechanismus der Analgesie durch Esmolol ist noch nicht vollständig geklärt, zentral scheint jedoch die Blockade des Sympathikus zu sein (Link).
Therapieoptionen bei PONV
Uns stehen zahlreiche Substanzklassen bzw. Interventionen zur Verfügung (s.u.).
- 5HT3-Antagonisten (Setrone, s.u.)
- H1-Antagonisten (Diphenhydramin, Dimenhydrinat, Dimetinden)
- Corticosteroide (Dexamethason)
- D2-Antagonisten (Droperidol, s.u.)
- Propofol
- NK1-Antagonisten (Aprepitant, Fosaprepitant)
- Anticholinergika (Scopolamin)
- Akupunktur

Ondansetron
Ondansetron ist sicherlich eines der beliebtesten Antiemetika im anästhesiologischen Alltag. Als Serotonin-Antagonist verfügt es über ein nebenwirkungsarmes Profil. Erwähnenswert sind lediglich selten anzutreffende Myoklonien bzw Dystonien sowie die dosisabhängige Verlängerung des QT-Intervalls (Blockade von Kalium-Kanälen, Link). Kopfschmerzen limitieren seine Anwendung potentiell bei einer Migräneattacke. Bei moderatem bis schwerem Leberschaden beträgt die tägliche Maximaldosis laut Hersteller lediglich 8 mg! Fest etabliert ist es in der Prophylaxe und Therapie von Übelkeit und Erbrechen nach Narkosen. Es wird vor der Ausleitung (4 mg, Kind: 0,1 mg/kg i.v.) injiziert, die Risikoreduktion beträgt ca 25%. Sedierende Effekte wie bei Droperidol bestehen nicht. Auch bei genereller Übelkeit hat sich Ondansetron bewährt und gilt daher als Standardpräparat, so auch im RD.
Zu berücksichtigen ist eine möglicherweise klinisch relevante Interaktion mit Paracetamol (Link, Link) und dem Opioid Tramadol. Beide wirken über Serotonin-Rezeptoren analgetisch, für Tramadol ist die Wirkabschwächung bewiesen (Link, Link). Bei Paracetamol sind die Daten noch nicht aussagekräftig genug und teils widersprüchlich. Außerdem scheint Ondansetron das Auftreten des Betzold-Jarisch-Reflex nach Einleitung einer Spinalanästhesie zu unterbinden (Link, Link), wiewohl weitere Daten notwendig sind (Link).
Droperidol
Droperidol gehört zu einer Klasse von älteren Antiemetika. Strukturell ist es sehr nahe mit Haloperidol verwandt, wobei Haloperidol ein typisches und Droperidol ein atypisches Neuroleptikum ist. Es wirkt als Antagonist am D2-(Dopamin) Rezeptor in der Area Postrema – es handelt sich also um eine zentral wirksame Substanz. Durch seine sedierende Wirkung sollte es in ausreichendem Abstand von zumindest 30 Minuten vor OP-Ende verabreicht werden, um eine lange Nachschlafzeit zu verhindern. Die typische Dosis beträgt 0,625-1,25mg i.v. (für die Sedierung bzw. als Antipsychotikum werden höhere Dosen von 5-10 mg genutzt, insbesondere i.m., Link).
Wie auch bei Haloperidol besteht ein dosisabhängiges Risiko einer QT-Verlängerung. Entsprechend muss vor Verabreichung das EKG kontrolliert werden, insbesondere wenn andere QT-verlängernde Substanzen in der Dauermedikation verabreicht werden. So ist z.B. die Kombination Droperidol + Ondansetron (auch QT verlängernd) als sicher zu bewerten. In den frühen 2000ern kam es in den USA zu Kontroversen rund um Droperidol – Grund waren Sicherheitsbedenken wegen einer QT-Verlängerung. Es ist jedoch zu berücksichtigen, dass die angewendeten Dosierungen viel höher als im klinischen Alltag üblich waren. Weitere Nebenwirkungen sind Hypotension durch Alpha-Blockade und extrapyramidale Symptome. Bei Parkinson-Patientin ist es kontraindiziert.Eine Studie mit über 20.000 Patienten im Jahr 2013 konnte letztlich zeigen, dass Droperidol zur PONV-Prophylaxe völlig sicher ist.