Der Plexus Brachialis (Link) entstammt den Spinalnerven C5-Th1 und versorgt grob gesagt Schulter und Arm. Bekannte Nerven sind N. axillaris, N. radialis, N. musculocutaneus, N. medianus und N. ulnaris. Der Plexus kann an verschiedenen Orten geblockt werden, wobei für Operationen am Arm (distal der Humerusmitte, z.B. Ellbogen oder Radius) neben dem axillären Block der supraclaviculäre Block (wieder) relativ weit verbreitet ist. Dies ist der routinemäßigen Verfügbarkeit des Ultraschalls zu verdanken, was neben einer deutlich besseren Darstellung der Anatomie auch die Sicherheit für den Patienten und Anästhesisten erhöht, da die Nadelführung erheblich vereinfacht wird. Neben der Reduktion spezieller Nebenwirkungen (Link) durch die Nadel (Blutung, Pneumothorax) kommt es auch zu einem geringeren Häufung blockadespezifischer Komplikationen (Phrenicusblock, Horner-Syndrom, systemische Lokalanästhetikaintoxikation ~ LAST), da durch die exzellente Darstellbarkeit eine geringere Menge an Lokalanästhetikum (verglichen zur blinden, landmarkengestützten Punktion) benötigt wird.
Durchführung
Nach Anziehen von Haube, Maske und sterilen Handschuhen erfolgt die sonographische Darstellung an der großzügig desinfizierten Einstichstelle und die Manövrierung der Nadel In Plane. Der supraclaviculäre Block ist aufgrund der Nähe gefährlicher anatomischer Strukturen dem erfahrenen Sonographeur und Anästhesisten vorbehalten.


Wie ihr seht sind zwei Nadelführungen wichtig. Die eine ist in Richtung „Corner Pocket“, d.h. in die Ecke zwischen Arterie, Rippe und Pleura (um den N. ulnaris gewissenhaft zu erfassen) und die andere über den Plexus selber. Mittels Hydrodissektion kann man sich Platz im Plexuskompartment schaffen, d.h. durch Injektion von NaCl 0,9% werden die Strukturen auseinandergetrennt. Der mediale Oberarm wird vom N. intercostobrachialis aus Th2 versorgt – eine Betäubung dieses Nervs ist durch Hautinfiltration der axillären Falte möglich.
Dosis
Empfohlen haben sich je nach Anästhesiebuch 20-30 ml eines Lokalanästhetikums. Ich verabreiche (Link, Link, Link) in der Regel 20 ml Mepivacain 1,5% (= 300 mg) und 2 ml NaBic 8,4% (verschnellert Onset von Mepivacain durch Anheben des pH-Wertes der Mepivacainlösung mit Verbringung des Mepivacains in seine unionisierte Form), was in einem raschen Onset innerhalb von spätestens 10 Minuten resultiert. Steht eine post-OP Analgesie primär im Raum (und die OP selber erfolgt in Vollnarkose, z.B. sehr lange Dauer oder komplex), so verabreiche ich 15-25 ml Ropivacain 0,5% (= 75-125 mg). Ein Katheterverfahren ist möglich, um auch die Tage post-OP analgetisch abzufangen (z.B. mit Ropivacain 0,2%). Intravenös gibt es dann noch 4-8 mg Dexamethason dazu (Link), da es die Anästhesie verbessert und verlängert.
CAVE
Den supraclaviculären Block wende ich nicht bei Patienten unter Gerinnungshemmern (Stelle schwer komprimierbar) sowie Patienten mit relevanten Lungenerkrankungen an, da eine etwaige Phrenicusblockade durch Lähmung des Zwerchfells die FRC reduziert und Luftnot verursacht. Auch ein Pneumothorax ist bei dieser Patientengruppe sehr unvorteilhaft. Der axilläre Plexusblock ist dann die bessere Wahl.
Fallbericht
Anfang des Jahres empfing ich im Schockraum (eingesprungen für einen Kollegen, der mitten im Dienst krank geworden war) einen ca 60-jährigen Patienten, welcher beim Klettern 10 m hinabgestürzt war und sich dabei u.a. den li. Unterarm, den li. Oberschenkel und den li. Unterschenkel frakturiert hatte. Vom Notarzt wurde er wach und ansprechbar (GCS 15, cardiorespiratorisch stabil) mittels Hubschrauber gebracht. Eine ordentliche Dosis Fentanyl (0,5 mg i.v., + Ondansetron) hatte er intus, da er so starke Schmerzen hatte. Auch Tranexamsäure war verabreicht worden.
Nach Übernahme führte ich parallel mit den Unfallchirurgen (UCH) ein xABCDE-Schema durch, eine akute Lebensgefahr bestand zunächst nicht, ein Transfusionsbedarf lag auch nicht vor. Den UCH machte jedoch der li. Unterarm Sorgen, da er klinisch Hinweise auf eine Ischämie aufwies – es bestand somit die Gefahr einer Unterarmamputation. Bei desaströsem Venenstatus (1x grün vom Notarzt) setzte ich ultraschallgezielt einen weißen Venflon (Cubita) und arteriellen Zugang (A. radialis dextra). Daraufhin führten wir ein Röntgen und ein Polytrauma-CT durch, in dem sich die vom Notarzt gelisteten Diagnosen bestätigten.
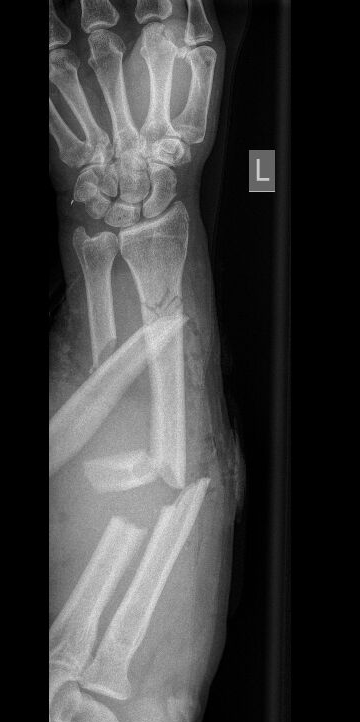
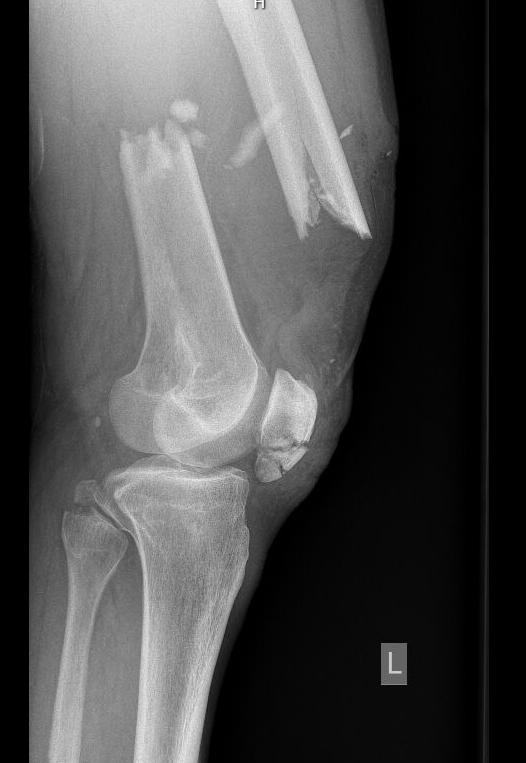
Wir vereinbarten im Team, dass eine unverzügliche operative Versorgung nötig sein würde. Bei extrem starken Schmerzen (und belegtem Unfall-OP) entschied ich mich, den Patienten zunächst ins Aufwachzimmer zu nehmen und ihm dort mittels Regionalanästhesie eine potente Analgesie zukommen zu lassen. Insbesondere der li. Unterarm tat ihm extrem weh – aus diesem Grunde blockierte ich diesen mit einem supraclaviculären Plexusblock (20 ml Mepivacain 1,5% + 2 ml NaBic 8,4%). Parallel führte ich einen Femoralisblock mittels 10 ml Ropivacain 0,5% durch, da auch im Oberschenkel Schmerzen angegeben wurden. Für die postoperative Phase war mein Plan, femoral einen Nervenkatheter einzulegen, da hier nur eine Fixateur Externe (FixEx) seitens der UCH geplant war, während der li. UA mittels Bohrdraht und VAC „endversorgt“ werden sollte (Schmerzreduktion durch korrekte Achsenstellung von Ulna und Radius). Weiters erhielt er noch einen ultraschallgezielten weißen Zugang in die V. cephalica.
Nach Freiwerden des OP-Saals schlich ich Noradrenalin zur Kreislaufstabilisierung ein und führte eine Notfallnarkose mittels Fentanyl 0,3 mg, Etomidat 40 mg und Rocuronium 150 mg durch. Die Intubation gelang nach 45 Sekunden prompt und problemlos und ich hielt die Narkose mit Sevofluran und Remifentanil aufrecht. Ich setzte unverzüglich ultraschallgezielt einen 4-lumigen zentralen Venenkatheter (ZVK) in die V. jugularis interna, da ich mit Kreislaufunterstützung und einem komplexen Verlauf (SIRS durch Polytrauma, Rhabdomyolyse, Gerinnungsentgleisung) rechnete. Entsprechend führte ich über die weißen Zugänge großzügig Flüssigkeit zu, verabreichte Fibrinogen und Tranexamsäure. Zur multimodalen Analgesie erhielt der Patient noch Esketamin-Boli. Dexamethason erhielt er zur Potenzierung der Regionalanästhesie.
1h später waren die UCH mit der OP fertig und ich setzte femoral links vollkommen steril einen Nervenkatheter, über den wir per Pumpe Ropivacain 0,2% kontinuierlich infundierten. Danach legte ich den Patienten (Sedierung mittels Remifentanil + Propofol) auf die Intensivstation (Nor-Bedarf ~ 0,18 mcg/kg/min).
An diesem Beispiel seht ihr eindrucksvoll, wie spannend, herausfordernd und technisch vielfältig das Fach Anästhesiologie ist! Prähospitale Regionalanästhesie behandeln wir übrigens hier.
Schreibe einen Kommentar