Der Begriff Anaphylaxie subsumiert lebensbedrohliche allergische (immunologische) und pseudoallergische (anaphylaktoide, nicht-immunologische) Reaktionen. Anaphylaktoide Reaktionen sind durch unspezifische Mediatorfreisetzung wie Histamin oder Kinin mit Involvierung des Komplementsystem und Mastzellen aufgrund von z.B. Medikamenten oder Impfungen bedingt und meist selbstbegrenzend (mengenabhängig). Dennoch kann auch hier ein lebensbedrohlicher Zustand resultieren, welcher einer echten allergischen Reaktion ähnelt und von dieser klinisch nicht differenziert werden kann. Entsprechend erfolgt auch hier im Zweifel die Therapie wie bei echter allergischer Reaktion.
Bei einer echten allergischen Reaktion kommt es nach vorheriger Sensibilisierung zu einem Atem- und Kreislaufzusammenbruch aufgrund massiver IgE-vermittelter Freisetzung von Mediatoren, die v.a. durch Mastzellen und basophile Granulozyten vermittelt wird. Hinzu können kutane Reaktionen wie Urtikaria und Pruritus kommen, doch dies ist nicht immer evident. Die Diagnose ist grundsätzlich klinisch zu stellen und kann nach erfolgreicher Behandlung durch wiederholte Blutabnahmen von Tryptase (Mediator aus Mastzellen, der u.a. Chemotaxis für Neutro- und Eosinophile betreibt) erhärtet werden (wobei ein negativer Tryptasebefund nicht beweisend ist). Ein besonderes Problem stellt das Kounis-Syndrom dar (s.u.).
Als Ursachen gelten peri-OP v.a. Antibiotika und Muskelrelaxanzien, wobei zu berücksichtigen ist, dass > 90% der Patienten mit angegebener Penicillin-Allergie keine echte Allergie haben, sondern einfach nur Nebenwirkungen bzw. eine anaphylaktoide Reaktion erfahren haben (Link). Weiters verlieren > 80% Patienten mit echter Penicillin-Allergie diese Allergie nach Ablauf von 10 Jahren. Daher ist es wichtig, eine Penicillin-Allergie per Prick-Test (Hauttest) zu verifizieren, da Patienten mit falscher Penicillin-Allergie v.a. bei Sepsis ein schlechteres Outcome haben und sich öfters mit multiresistenten Keimen infizieren (Link). Sofern möglich sind angehängte Medikamente sofort zu entfernen und es ist Hilfe zu rufen. Eine exakte Dokumentation der verabreichten Medikamente ist essenziell, um später eine Evaluierung und Diagnostik mittels Hauttest (Prick-Test) zu ermöglichen.
Ursachen
Als Ursachen gelten peri-OP v.a. Antibiotika und Muskelrelaxanzien, wobei zu berücksichtigen ist, dass > 90% der Patienten mit angegebener Penicillin-Allergie keine echte Allergie haben, sondern einfach nur Nebenwirkungen bzw. eine anaphylaktoide Reaktion erfahren haben (Link). Weiters verlieren > 80% Patienten mit echter Penicillin-Allergie diese Allergie nach Ablauf von 10 Jahren. Daher ist es wichtig, eine Penicillin-Allergie per Prick-Test (Hauttest) zu verifizieren, da Patienten mit falscher Penicillin-Allergie v.a. bei Sepsis ein schlechteres Outcome haben und sich öfters mit multiresistenten Keimen infizieren (Link). Sofern möglich sind angehängte Medikamente sofort zu entfernen und es ist Hilfe zu rufen. Eine exakte Dokumentation der verabreichten Medikamente ist essenziell, um später eine Evaluierung und Diagnostik mittels Hauttest (Prick-Test) zu ermöglichen.
Therapie
Hier sei ganz besonders auf britische und deutsche Leitlinien verwiesen, Link, Link, Link. Das allerwichtigste und einzig relevante Medikament ist Adrenalin, und zwar grundsätzlich i.m. (0,1 mg < 6m < 0,15 mg < 6J < 0,3 mg < 12J < 0,5 mg, bB WH nach 5 Min) aus der scharfen Ampulle (1 mg/ml; nicht die Reanimationsampulle mit 2 mg/20 ml verwenden!). Injektionsort sind M. vastus lateralis oder M. deltoideus. Es ist bereits ab Verspüren subjektiver Luftnot indiziert; in Narkose werden wir eher Bronchospasmus bzw. Hypotonie und Tachykardie antreffen. Nach zweimaliger wirkungsloser i.m. Gabe ist die Diagnose zu überdenken oder von einer refraktären Anaphylaxie auszugehen. Spätestens jetzt ist eine i.v. Therapie (bolusweise 10-100 mcg iS Suprablitz ~ 10 mcg/ml, danach Perfusor mit z.B. 2 mg / 50 ml und Laufrate Beginn 5 ml), um die Reaktion zu durchbrechen; dies ist zunächst auch durch periphere Zugänge zulässig. SupraBlitz stellt man bestenfalls her, indem man 1 mg Adrenalin in eine 100 ml NaCl 0,9% Flasche mischt. Hier sollte jetzt auch eine Arterie zu etablieren sein, da Adrenalin IV ultrapotent ist. Da Anästhesisten als Experten im Umgang mit Kreislaufmedikamenten gelten ist es auch zulässig, statt der initialen i.m. Gabe von Adrenalin gleich auf i.v. zu setzen. Weiters bedeutend sind die Gabe von Kristalloiden (initial 10 ml/kg i.v., u.U mehr) und – sofern der Patient spontan atmet bzw. über den Tubus – die inhalative Gabe von Adrenalin (2-4 mg) oder Salbutamol (1,25-5 mg). Die routinemäßige Gabe von Antihistaminika (nur gegen kutane Symptome!) und Glukokortikoiden wird abgelehnt, da sie keinen Mortalitätsbenefit bedingen und auch die sog. biphasische allergische Reaktion nicht durchbrechen können. Nur Adrenalin wirkt potent an Mastzellen und Basophilen, um diese zu unterdrücken. Der ERC lehnt in den 2025er LL die Gabe von Cortison ab (Link), eine Rolle könnten sie bei prolongiert refraktärem Bronchospasmus / Schock spielen. Als Add-On seien hier noch Noradrenalin, Vasopressin und Glukagon (bei Beta-Blocker) erwähnt. Sollte eine Intubationsnarkose aufgrund refraktärem Bronchospasmus mit Bewusstlosigkeit nötig sein so ist der AMAX-4 Algorithmus ein hilfreicher Leitfaden. Im Kern beruht er auf Adrenalingabe, Vollrelaxierung (Rocuronium! Succinylcholin ist histaminerg und kann daher den Bronchospasmus verschlimmern), Intubation und Maximierung der O2-Therapie (Beatmung siehe Asthma, CAVE an Pneumothorax denken!).

Interessant: bei Anaphylaxie auf Rocuronium gibt es vereinzelt Fallberichte zur Gabe von Sugammadex zur Durchbrechung der Reaktion (z.B. hier). Die Maßnahme ist insgesamt aber als unklar und vermutlich ineffektiv zu bewerten (Link), sie wird in der UK LL auch nicht empfohlen. Beachte, dass Adrenalin i.m. auch bei präletalem Asthmaanfall eine Option darstellen kann. Das Thema Propofol und Sojaallergie sprechen wir hier an.


Exkurs: Kounis-Syndrom
1991 veröffentliche der griechische Kardiologe Nicholas Kounis die erste genaue Beschreibung eines akuten Koronarsyndroms, das mit (pseudo)allergischen Reaktionen (Link) assoziiert ist. Mediatoren (z.B. Histamin) aus Mastzellen führen zu koronarem Vasospasmus (Typ 1), Plaqueruptur (Typ 2) oder Stentthrombose (Typ 3). Symptome sind Brustschmerz und Luftnot, während das EKG ischämische Zeichen zeigen kann (siehe OMI-NOMI). Die Diagnose wird mittels Klinik, EKG und Troponin-Messungen gestellt.
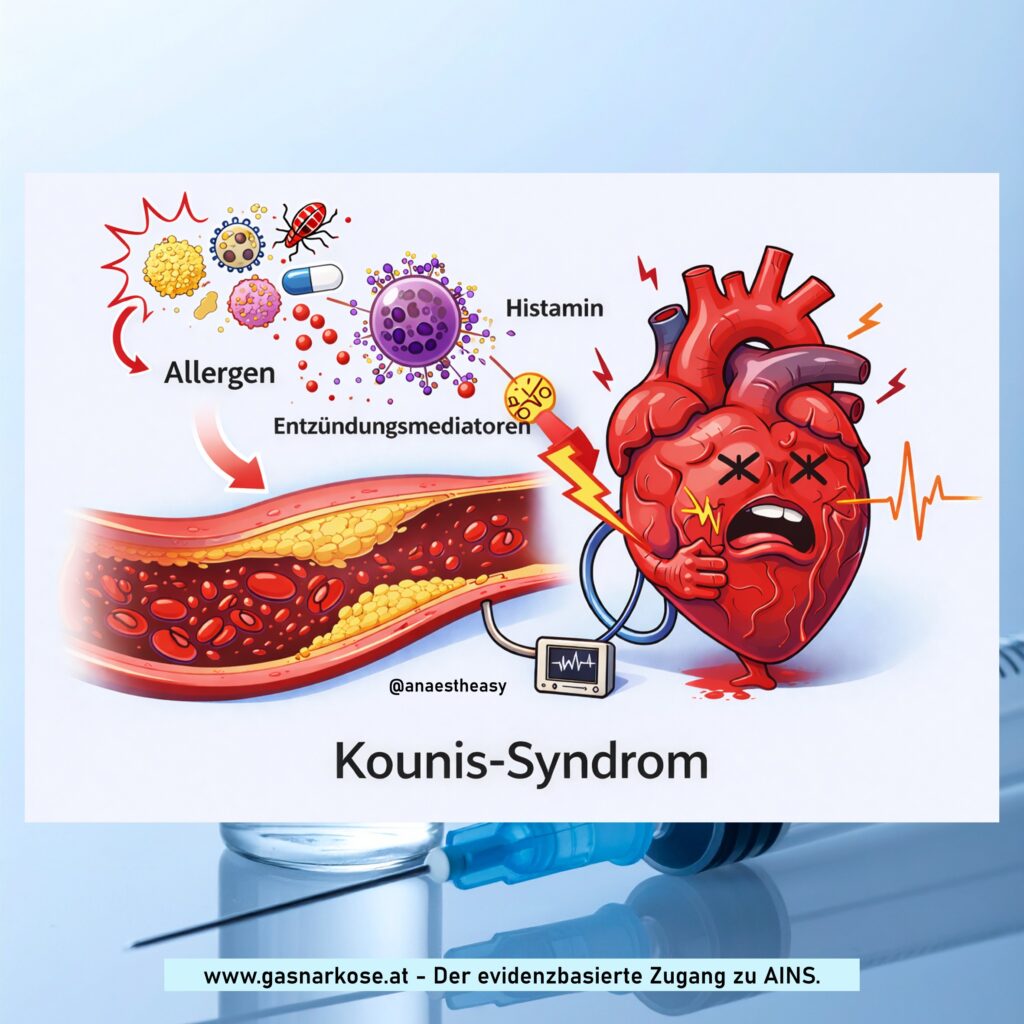
Die Therapie des Kounis-Syndroms ist herausfordernd und zielt auf Terminierung der (pseudo)allergischen Reaktion und Wiederherstellung des koronaren Blutflusses ab. Tatsächlich kann Adrenalin (welches bei Anaphylaxie verabreicht werden muss, da es lebensrettend ist) den koronaren Vasospasmus und die myokardiale Ischämie durch Ankurblung des O2-Verbrauchs verschlechtern, insbesondere bei Patienten mit chronischer β-Blocker-Therapie (→ übermäßige α-Vasokonstriktion bei gleichzeitig blockierten β-Rezeptoren).
Unter Umständen ist die Gabe von Glyceroltrinitrat zur Coronarvasodilatation erforderlich, wiewohl Auswirkungen auf den Blutdruck berücksichtigt werden müssen. Das Opioid Morphin ist ein potenter Histamin-Liberator und sollte daher zur Therapie der pectanginäsen Beschwerden vermieden werden – Piritramid oder Fentanyl erscheinen bessere Optionen. Beim Kounis-Syndrom Typ 1 kann bereits die erfolgreiche anti-allergische Medikation den Vasospasmus durchbrechen, sodass bei Resolution der Symptome und der EKG-Zeichen auf einen Katheterisierung der Koronargefäße nach Ermessen des Kardiologen verzichtet werden kann.
