Laut der Leitlinie der Surviving Sepsis Campaign (SSC) 2026, die mit dem Sepsis Update (Link) im Übrigen logischerweise die Hauptquelle dieses Artikels ist, ist Sepsis definiert als lebensbedrohliche Organdysfunktion durch eine dysregulierte Immunantwort auf eine Infektion mit einem Erreger. Das ist interessant, denn das Wort „lebensbedrohlich“ impliziert, dass es keine „ungefährliche“ Sepsis gibt. Es braucht umgehend Diagnose und Therapie. Die Mortalität liegt bei 20-40%.
Pathophysiologie
Am häufigsten geht Sepsis von einer Pneumonie aus, weitere Herde sind ua das Abdomen, der Urogenitaltrakt oder Zugänge. Zur Fokussuche empfiehlt sich das Akronym LUCCAASS (Link). Mikrobiologisch dominieren grampositive Bakterien gefolgt von gramnegativen Bakterien und Pilzen. Pathophysiologisch kommt es zu einer systemischen Distribution mit generalisierter Immunantwort. Simplifiziert werden das Immun-, Endokrin- und Nervensystem durch körpereigene Mediatoren, die Erreger sowie deren Toxine massiv kompromittiert. Verkompliziert wird das durch eine generalisierte Mitochondriendysfunktion, wodurch die aerobe Energiegewinnung blockiert wird – die Folge ist eine metabolische Azidose Hyperlactatämie (Link). Im Überlebenskampf kommt es zu Apoptose von Zellen. Die generalisierte Entzündungsreaktion bedingt eine Vasodilatation mit Organhypoperfusion, letztlich Schock und dann Tod. Näheres könnt ihr hier lesen.
Diagnostik
Hier wird es kompliziert. Sepsis erkennen ist unfassbar schwer. Der quick SOFA (sequential organ failure assessment) Score (qSOFA) aus dem Jahr 2016 hatte ursprünglich zum Ziel, die Mortalität bei Verdacht auf Infektion (bzw Sepsis) in Umgebungen mit eingeschränkten Diagnosemöglichkeiten vorherzusagen (und welche Patienten dann frühzeitig eine aggressive Behandlung benötigen würden). Streng genommen ist Sepsis eine vermutete oder bestätigte Infektion mit Anstieg von mind. 2 Punten im SOFA-Score. Der SOFA-Score dient der Vorhersage der Mortalität von Patienten mit Sepsis auf der Intensivstation und sollte täglich berechnet werden. Es gilt jedoch zu bedenken, dass er Parameter beinhält, die verzögert anschlagen (zB Creatinin) und dadurch eine frühe Organdysfunktion im Rahmen einer Infektion eventuell übersehen wird. qSOFA erkennt zwar tatsächlich Sepsis, aber eben nur die schwerst kranken Septiker. Für diese Patienten brauche ich aber kein Screening-Tool, da sie beim ersten „Quick Look“ schon als schwer krank erkennbar sind. Interessieren würde uns ja eigentlich der Patient mit Infektion, der kurz vor der Sepsis steht. Somit ist qSOFA als einziges Screening-Tool für beginnende Sepsis oder septischen Schock ungeeignet und dies wird von der SSC 2026 bzw. dem damaligen Update 2025 auch so klargestellt. Ebenso problematisch ist das SIRS-Konzept (Systemic Inflammatory Response Syndrome), welches auch unter Beschuss geraten ist, da bis zu 50% der Patienten im Spital SIRS-Kriterien erfüllen (Link), ohne infektiös oder septisch zu sein. Interessant ist auch, dass manche Patienten im septischen Schock weniger als 2 SIRS-Kriterien erfüllen (Link). In UK ist der NEWS2-Score als Screeningtool für Sepsis empfohlen (Link) und wird nun auch offiziell von der SSC als erste Wahl deklariert, jedoch nicht als alleiniges Diagnosetool.
Wie ihr sehen könnt stehen wir vor einigen Fragezeichen. Die Diagnose einer Sepsis ist extrem schwierig und bleibt subjektiv. Bis zu 20-30% der Patienten, die mit Sepsis diagnostiziert werden, haben gar keine Sepsis – es gibt im Symptomkomplex also reichlich Überschneidungen mit anderen schwerwiegenden Krankheitsbildern wie Polytrauma oder großen Operationen (Link). Ultimativ braucht es ein Zusammenspiel aus Klinik (z.B. pneumonieverdächtiger Auskultationsbefund, Fieber), Anamnese (z.B. liegender Harnkatheter, Darmperforation), Untersuchung (z.B. CT, Sonographie, Labor, 2×2 Sets Blutkulturen) und persönlicher Erfahrung. Die BK sind laut dt. LL auch aus einer Punktionsstelle abnehmbar, SSC 2026 empfiehlt mehrere Punktionsstellen. Fieber muss nicht immer vorliegen; es gibt septische Patienten mit Hypothermie oder isolierter Enzephalopathie. Es ist weiters zu berücksichtigen, dass bis zu 50% der positiven Blutkulturen falsch positiv aufgrund Kontamination sind (Link). Lactat und die Rekap-Zeit (Link) sind zu bestimmen, um einen Schock frühzeitig zu erkennen. Lactat als isolierter Endparameter wird zunehmend in Frage gestellt (Link). Im EKG ist u.U. das Pickelhaubenzeichen sichtbar.
Therapie
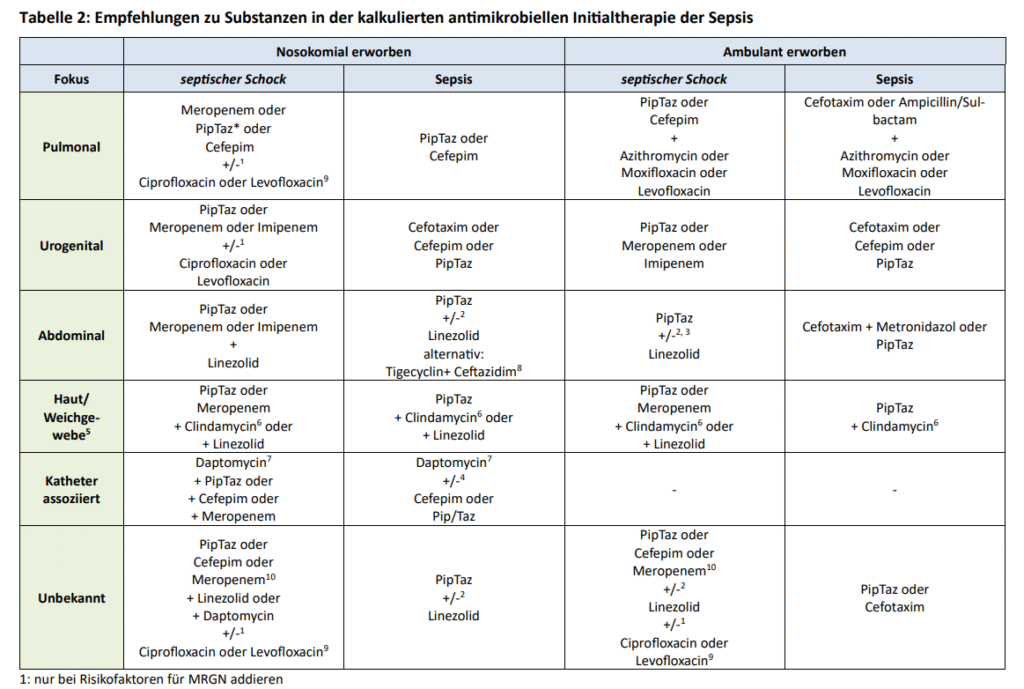
Die Therapie der Sepsis richtet sich gegen die Ursachen (z.B. empirische Breitbandantibiose, Entfernung des infizierten Zugangs, chirurgische Sanierung) und ist ansonsten supportiv. Durch frühe empirische Antibiose kommt es zu drastischer Mortalitätssenkung. Zwar empfehlen die Leitlinien zügig < 1h, dies wird durch eine Arbeit aber in Frage gestellt und auch die US-Gesellschaft für Infektionskrankheiten (IDSA) empfiehlt die Gabe von Antibiotika erst bei gesicherter Diagnose (Link, Link). Die SSC 2026 stellt klar, dass eine Antibiose bei hochgradig vermuteter oder definitiv bestätigter Sepsis (mit oder ohne Schock) < 1h indiziert ist. Bei stabilem Patienten und diagnostischer Unklarheit bzgl. Sepsis kann bis zu 3h zugewartet werden.. Beta-Lactame sollten laut Leitlinie bevorzugt prolongiert über mehrere Stunden verabreicht werden (nach initialer Bolusgabe), um die therapeutischen Wirkspiegel effektiv oberhalb der minimalen inhibitorischen Konzentration zu halten. Kombinationsempfehlungen sind dem Sepsis Update zu entnehmen, die Tarragona-Strategie (Link) ist zu beachten. Sollte ein präklinischer Patient erst nach > 1h den ersten innerklinischen Arztkontakt haben, so soll laut SSC eine präklinische Antibiosegabe erwogen werden. Da das Erkennen von Sepsis jedoch schwierig ist, darf die Gabe nur durch entsprechend qualifiziertes Personal erfolgen. Eine Abnahme von Blutkulturen muss auch hier vorher erfolgen. Antimykotika sind nur bei Risikofaktoren für Pilze indiziert, z.B. Immunsuppression, abdominelle Infektion, rezente Antibiotikaexposition und längerer Aufenthalt im Spital bzw. Pflegeheim.
Des Weiteren wird die initiale Gabe von 30 ml/kg Kristalloid i.v. propagiert, wiewohl bei Patienten mit schwerer Herzinsuffizienz bzw. Lungenödem Vorsicht gewaltet werden muss. Erwähnenswert sind hier neue Arbeiten, die sich für eine restriktivere Flüssigkeits- und frühe Vasopressorgabe aussprechen (Link, Link). Bei der CLOVERS-Studie ist zu berücksichtigen, dass jeder Patient vor Randomisierung 1-3 Liter Flüssigkeitsbolus erhalten hat, was bei einem 70 kg Patienten mit 3 Liter genau die 30 ml/kg ergibt (bei 50 kg sogar 60 ml/kg) – von Flüssigkeitsrestriktion kann hier gar keine Rede sein. Auch wurde nicht erfasst, welcher Patient flüssigkeitsbedürftig war und welcher nicht. Der Bedarf an Flüssigkeit wird am besten mittels dynamischen Parametern beurteilt (Pulse Pressure Variation PPV, PICCO, Velocity Time Integral VTI Messung). Der isolierte Ultraschall der Vena Cava Inferior zur Beurteilung des Flüssigkeitshaushalts ist obsolet. Das Vexus-Protokoll kann eine Alternative darstellen, v.a. im Zusammenhang mit VTI und Passive Leg Raise Test.
Sollte sich der Patient trotz der initialen Flüssigkeit hämodynamisch nicht gebessert haben (MAP < 65 mmHg), so ist die Diagnose des septischen Schocks zu stellen (auch erkennbar an Hyperlactatämie > 2 mmol/l). Die Gabe von Noradrenalin (1. Wahl) hat zügig zu erfolgen, da eine Verzögerung die Mortalität erhöht. Ab einer Dosis von 0,25 mcg/kg/min empfehlen die Leitlinien, Vasopressin (0,01-0,03 IE/min) sowie Hydrocortison 200 mg/d (wenn Nor-Bedarf > 0,25 mcg/kg/min > 4h) aufgrund relativer Nebennierenrindeninsuffizienz hinzuzufügen. Es gibt Daten, dass das Hinzufügen von Fludrocortison das Outcome verbessert (Link, Link). Der Stellenwert von Dexamethason wird derzeit untersucht. Bei septischer Kardiomyopathie wird Dobutamin (bis 20 mcg/kg/min) als Inotropikum empfohlen. Levosimendan ist nicht empfohlen, auch wenn die zugrunde liegende Studie (wie so oft) methodische Fehler hatte (nur Minorität hatte tatsächlich kardiale Dysfunktion, Link). Nach Ermessen der behandelnden Ärzte kann Adrenalin als Backup-Option eingesetzt werden, Milrinon wird diskutiert (Link). Auch Methylenblau könnte künftig eine Rolle spielen, ebenso AT II (Link). Eine schöne Übersichtsarbeit zu Vasopressoren findet ihr hier. Als Kolloid ist Albumin empfohlen (bei Hinweisen auf Hypoperfusion trotz adäquater Kristalloid- und Katecholamintherapie bzw. bei Patienten mit cardialer Dysfunktion oder chronischem Nierenschaden, Link), Gelatine wird nicht empfohlen. Die Beatmung ist nach Versagen von NIV lungenprotektiv durchzuführen. Bei AKI mit Erfüllung der AEIOU-Kriterien ist eine Dialyse zu initiieren, Absorptionsfilter wie CytoSorb werden abgelehnt.
Zusammenfassung
Sepsis ist ein lebensbedrohliches Krankheitsbild, welches eine zügige Evaluierung, Diagnose und Therapie erfordert. Das Erkennen ist schwierig und subjektiv, wiewohl mittlerweile auch computerbasierte Modelle untersucht werden. Eine antibiotische Therapie und die aggressive Behandlung des septischen Schocks mittels Vasopressoren, Flüssigkeit und supportiven Maßnahmen senken die Mortalität. Es gibt Hinweise, dass bei sich bessernder Sepsis Noradrenalin vor Vasopressin ausgeschlichen werden kann (Link). Seht euch auch unseren Beitrag über Meningitis an.