Die Tako-Tsubo-Cardiomyopathie (Broken-Heart-Syndrom) ist eine durch emotionale oder physische Belastung akut hervorgerufene reversible Dysfunktion des li. Ventrikels besonders apikal. Dies zeigt sich durch Ballooning-Effekte in der Echocardiographie, PCI oder im MRT, die in ihrer Form einer japanischen Tintenfischfalle namens Tako Tsubo ähneln. Pathophysiologisch scheinen Coronarspasmen oder eine Catecholamin-assoziierte mikrovaskuläres Dysfunktion zugrunde liegen (Link).
Klinik
Klinisch präsentieren sich die Patientinnen (v.a. ältere Damen betroffen) mit Symptomen eines akuten Coronarsyndroms (Brustenge, Angina Pectoris, Übelkeit, Arrhythmien) und / oder einer akuten cardialen Dekompensation (Dyspnoe, Lungenödem). Mitunter kann es sogar zu einer Synkope kommen. Im EKG zeigen sich ischämische Hinweise wie bei OMI-NOMI (z.B. ST-Hebung) oder Arrhythmien, im Labor ist das Troponin erhöht. Auch das Pickelhaubenzeichen kann sichtbar sein.
Fallbeispiel
Die folgenden EKGs sind von einer ca. 60-jährigen Patientin aus einem meiner Einschulungsdienste zum Notarzt. Sie klagte nach körperlicher Belastung über stechende Brustschmerzen, war xABCDE inkl. Vitalwerten komplett stabil und hatte keine Allergien oder eingenommene Medikamente. Bekannt war ein Tako-Tsubo-Syndrom (TTS) vor Jahren. Mein supervidierender Notarzt und ich tippten auf das Tako-Tsubo-Syndrom, behandelten die Patientin aber im Zweifel als ACS (UFH, ASS, Ticagrelor, sofortiger Transfer ad PCI). In der PCI bestätigte sich ein TTS und eine Entlassung aus dem Spital konnte nach wenigen Tagen veranlasst werden.
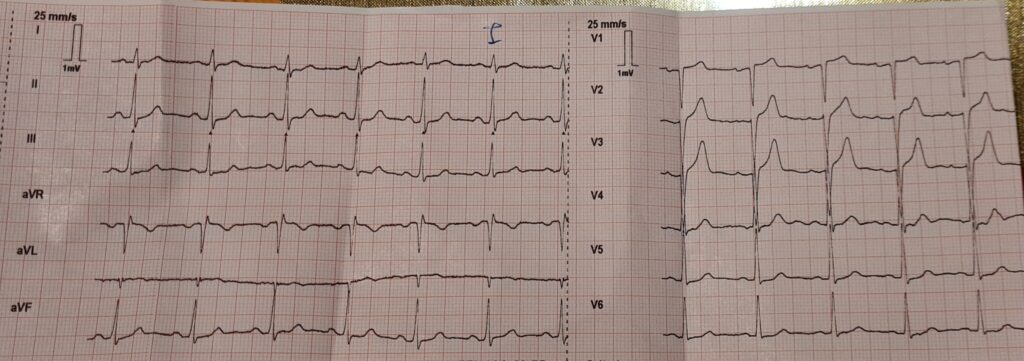
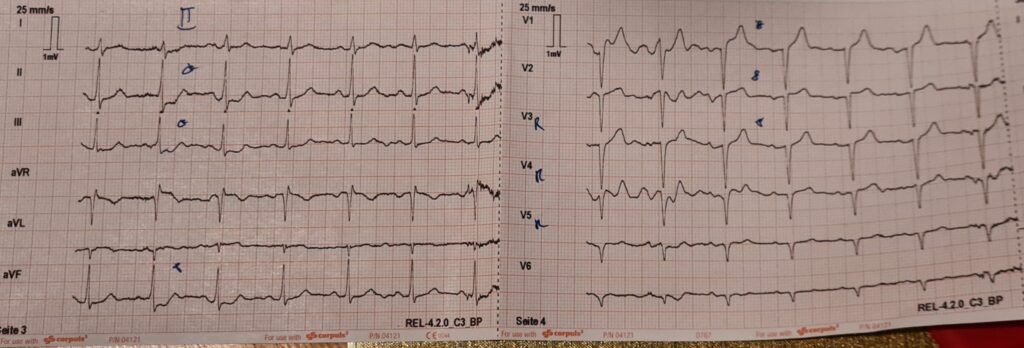
Basistherapie
Die initiale Therapie ist symptomatisch und entspricht jener des ACS, da eine Differenzierung Tako-Tsubo vs. ACS ausschließlich im Herzkatheter möglich ist. Bei völliger Unklarheit in der PCI kann auch ein MRT des Herzens durchgeführt werden (z.B. zum differentialdiagnostischen Ausschluss einer Myocarditis). Eine großartige Übersicht gibt es hier und hier.
Ist die Diagnose Tako-Tsubo gesichert wird die Therapie erweitert:
- optimierte Flüssigkeitsgabe
- Inotropie (z.B. Dobutamin, Levosimendan)
- Vorlastsenkung (z.B. Glyceroltrinitrat)
- Nachlastsenkung (z.B. Urapidil)
- Diurese (z.B. Furosemid)
Spezielle Therapie
Bei Vorliegen einer dynamischen Obstruktion des linksventrikulären Ausflusstraktes (LVOT) dürfen positive Inotropika sowie Vor- und Nachlastsenker nicht injiziert werden, da diese zu einer Verschlechterung führen (das anteriore Mitralsegel wird noch intensiver in Richtung LVOT gezogen) – hier sind primär β-Blocker zu bevorzugen (z.B. Esmolol), bei Hypotonie mit äußerster Vorsicht der α1-Agonist Phenylephrin (keine direkt positiven inotropen Eigenschaften, Reduktion der Herzfrequenz durch Stimulation von Barorezeptoren, Verlängerung der Diastole mit besserer Herzperfusion, siehe unseren Beitrag).
Bei Therapierefraktärität können mechanische Maßnahmen ergriffen werden (z.B. linksventrikuläres Assistdevice ~ LVAD), wiewohl die Prognose generell günstig ist. Nach hämodynamischer Stabilisierung wird eine Therapie mit ACE-Hemmern oder AT1-Antagonisten bis zur endgültigen Resolution empfohlen.
Cheers.
Schreibe einen Kommentar